Diagnostyka niepłodności
Ocena budowy macicy
Ultrasonografia umożliwia precyzyjną ocenę jajników i macicy. Badanie echostruktury macicy jest jednym z najważniejszych elementów obrazowania ultrasonograficznego narządu rodnego u kobiet. Standardowo wykorzystywane jest dwuwymiarowe badanie USG, ale w celu precyzyjnej oceny istnienia ewentualnych nieprawidłowości jeszcze lepsze jest badanie trójwymiarowe.
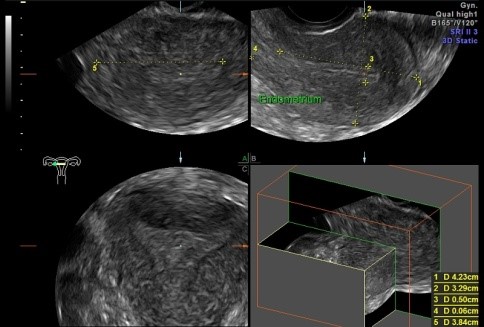
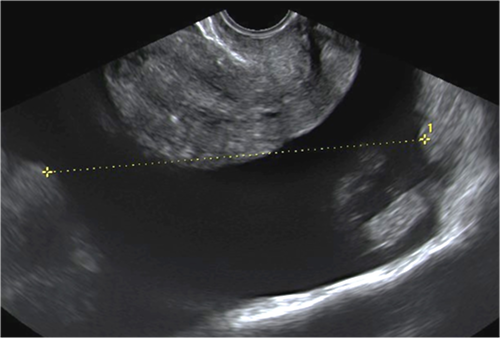
Badanie ultrasonograficzne i trójwymiarowy obraz prawidłowej macicy w trzech prostopadłych płaszczyznach.
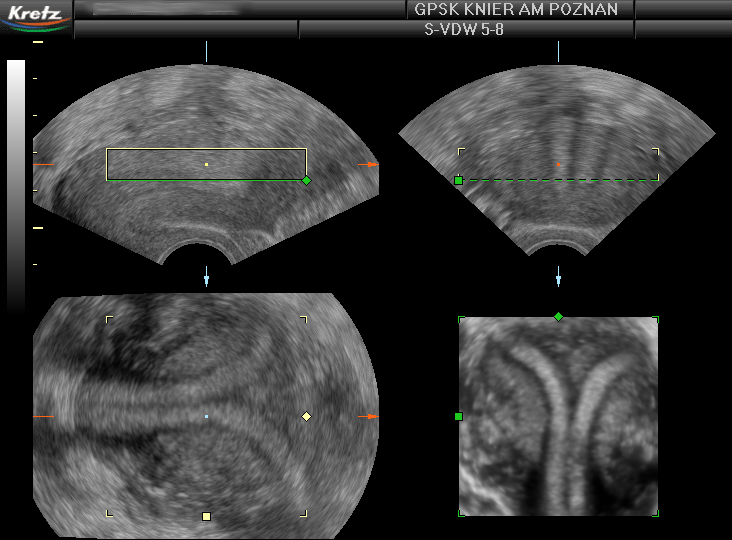
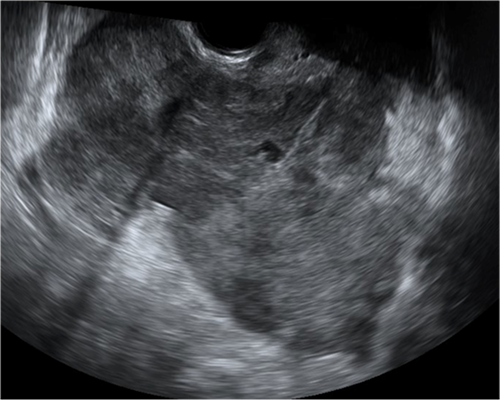
Badanie ultrasonograficzne i trójwymiarowy obraz wady-macicy podwójnej
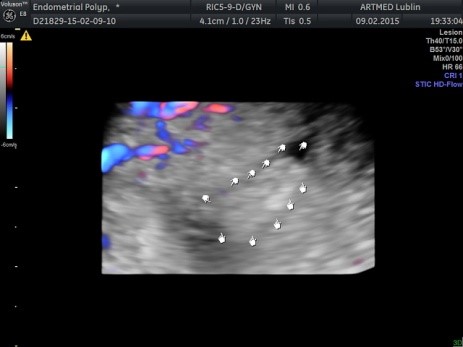
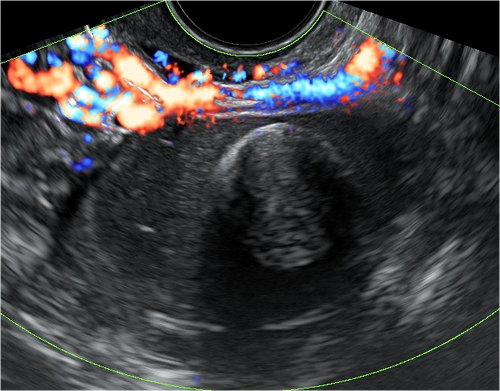
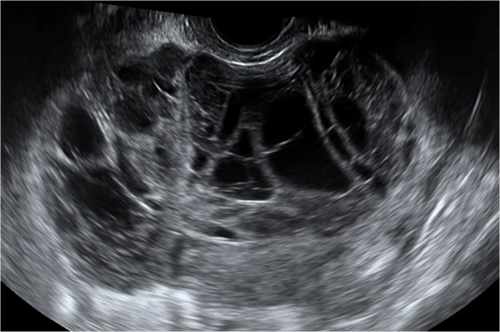
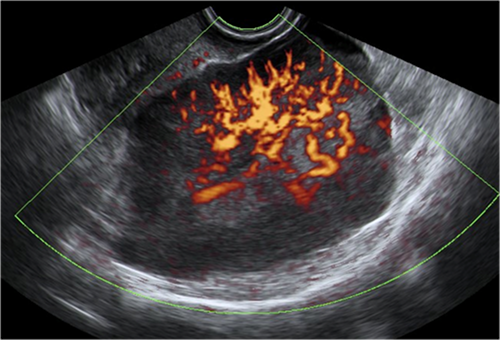
Badanie ultrasonograficzne polipa w jamie macicy w obrazowaniu trójwymiarowym przepływu naczyniowego w wysokiej rozdzielczości „HD-Flow”
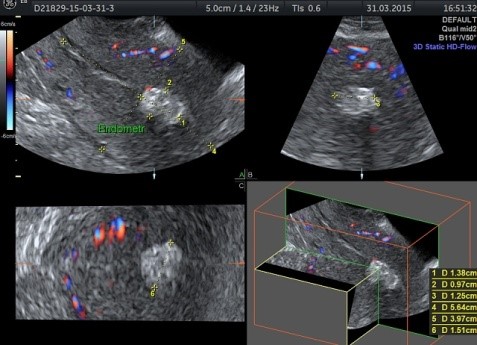
Badanie ultrasonograficzne zwapnienia w macicy w obrazowaniu trójwymiarowym po przebytym zabiegu wyłyżeczkowania u 23-letniej pacjentki
Ocena cyklu jajnikowego i owulacji
Wskazaniami do wykonania diagnostyki owulacji i badania ultrasonograficznego cyklu u kobiet są utrzymujące się w kolejnych cyklach zaburzenia miesiączkowania lub niemożność uzyskania ciąży po co najmniej roku współżycia bez zabezpieczenia. Monitorowanie owulacji jest jednym z najważniejszych badań wykonywanych w rozpoznawaniu i leczeniu przyczyn niepłodności. Celem badania jest sprawdzenie czy w obserwowanym cyklu dochodzi do owulacji i kiedy może to nastąpić, co znacznie ułatwia zaplanowanie optymalnego okresu do poczęcia dziecka.
Badanie liczby pęcherzyków antralnych w początkowej fazie cyklu
Ocena płodności kobiety powinna uwzględniać badanie tak zwanej rezerwy jajnikowej. Współcześnie w ocenie tej wykorzystywane są różne kryteria kliniczne, biochemiczne i ultrasonograficzne. Tradycyjnym sposobem jest ocena wieku pacjentki i badanie stężenia FSH we krwi we wczesnej fazie cyklu jajnikowego w połączeniu z oznaczaniem hormonu antymüllerowskiego czyli AMH. Hormon ten pełni ważną funkcję we wzroście pęcherzyków, tak zwanej folikulogenezie. Wysoka ekspresja AMH znajdowana jest w komórkach warstwy ziarnistej pęcherzyków preantralnych, a jeszcze większa w pęcherzykach antralnych. Działanie AMH polega na hamowaniu, stymulowanym przez FSH, wzrostu i rozwoju pozostałych pęcherzyków pierwotnych oraz zapewnia prawidłową selekcję pęcherzyka dominującego.
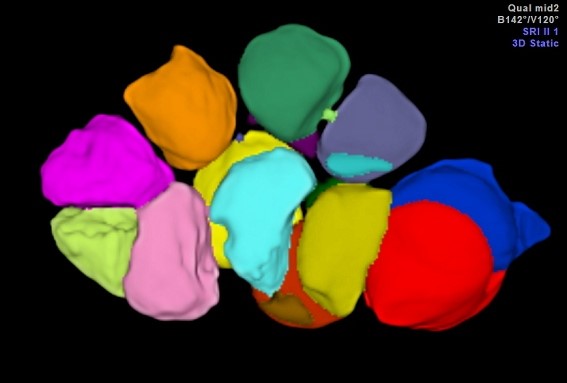
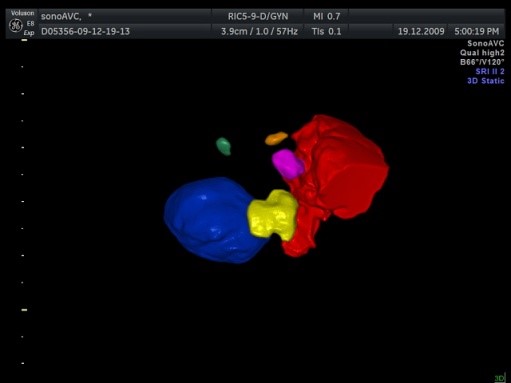
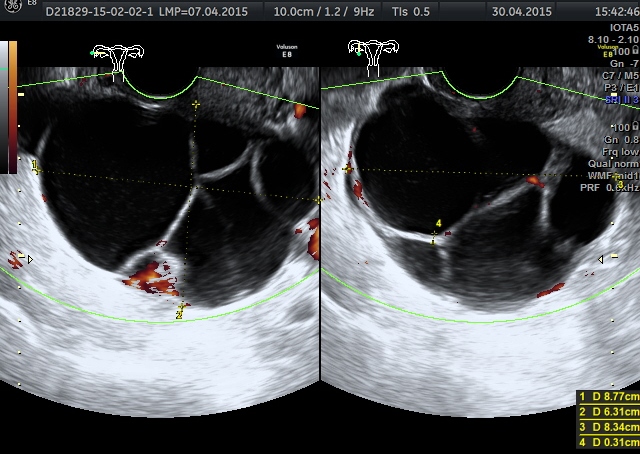
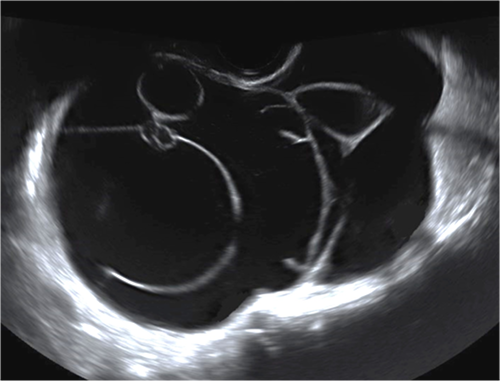
Ocena AMH może być zastąpiona badaniem ultrasonograficznym oceniającym tak zwaną rezerwę jajnikową. Najlepszym ultrasonograficznym wyznacznikiem rezerwy jajnikowej jest ocena na początku cyklu liczby pęcherzyków antralnych, czyli pęcherzyków o rozmiarach od 2 do 8mm oraz ocena objętości jajnika. Na podstawie obrazu dwuwymiarowego w badaniu USG można w przybliżeniu ocenić liczbę pęcherzyków antralnych, czyli „AFC” od „Antral Follicle Count”. Precyzyjna ocena AFC jest możliwa jednak dopiero przy wykorzystaniu metody obrazowania trójwymiarowego, szczególnie w opcji automatycznego pomiaru objętości i nadawania każdemu pęcherzykowi innego koloru. Wysokiej klasy aparat Voluson E8 firmy GE wykorzystywany w gabinetach „ARTMED” posiada takie możliwości. Przykłady trójwymiarowego obrazowania pęcherzyków wzrastających jajnika w metodzie AVC przedstawiono na obrazach poniżej.
Pęcherzyki jajnikowe uwidocznione w trójwymiarowym badaniu AVC
Prawidłowa wartość liczby AFC wynosi od 6 do 20 pęcherzyków, a objętość jajnika powinna być zawarta pomiędzy 3ml a 10 ml. Potwierdzenie tych parametrów związane jest ze znacznie większa szansą na zajście w ciążę badanej pacjentki niż w przypadkach stwierdzenia tylko niewielkiej lub odwrotnie-bardzo dużej liczby drobnych pęcherzyków.
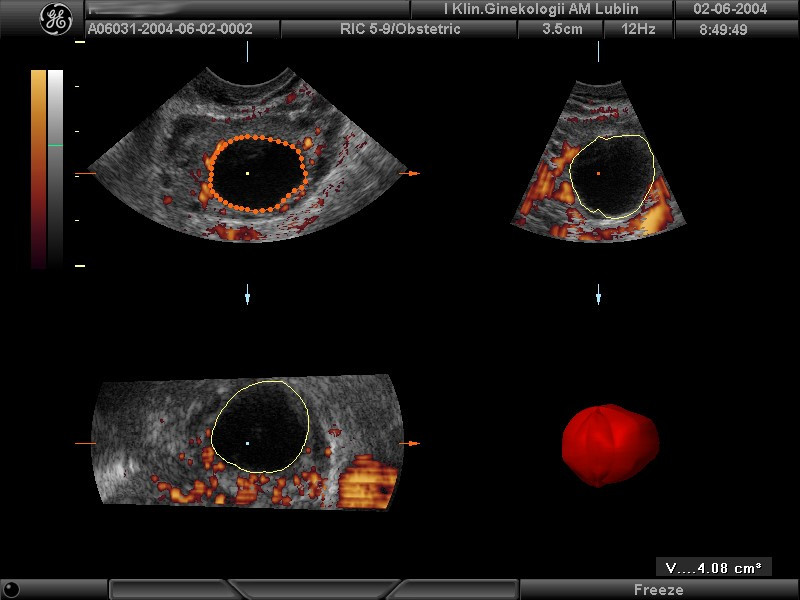
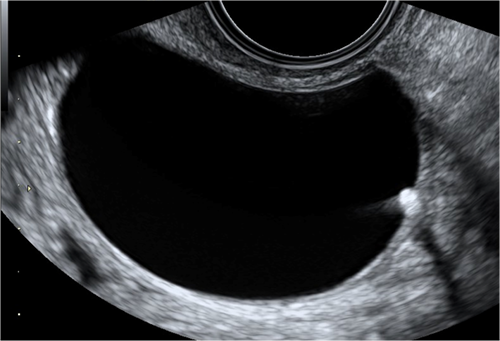
Obraz dojrzałego pęcherzyka jajnikowego w badaniu USG 3D
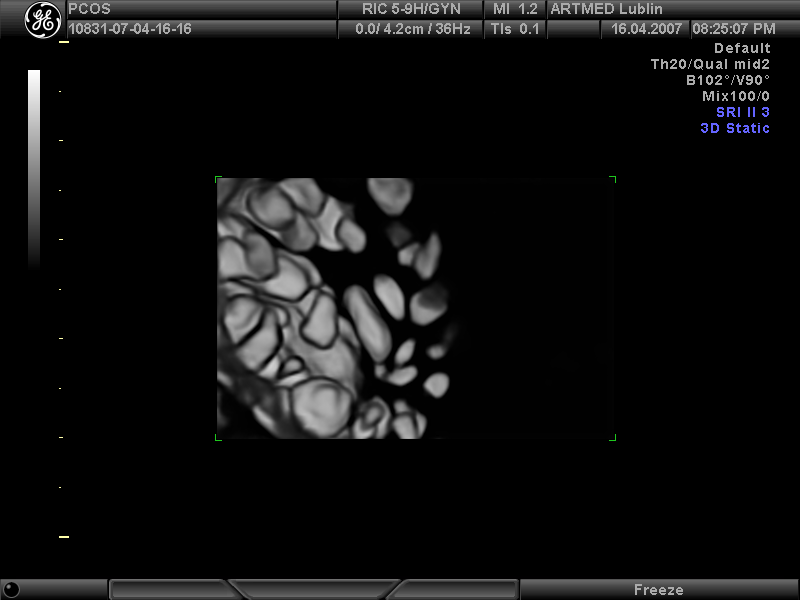
Trójwymiarowy obraz jajnika policystycznego w badaniu USG.
Badanie cyklicznych zmian w endometrium
Wzrastanie błony śluzowej macicy w początkowej fazie cyklu miesiączkowego czyli prawidłowy rozwój endometrium ma zasadniczy wpływ na zagnieżdżenie zarodka w jamie macicy. Ocena czynnościowa endometrium badaniu USG obejmuje:
- ocenę echostruktury i grubości -minimum to 5- 6 mm, najlepiej pomiędzy 8 mm do 16mm,
- ocenę granicy między endometrium a myometrium przy czym obrazowanie trójwymiarowe 3D jest szczególnie przydatne przy podejrzeniu istnienia endometriozy w mięśniu macicy, czyli adenomiozy.
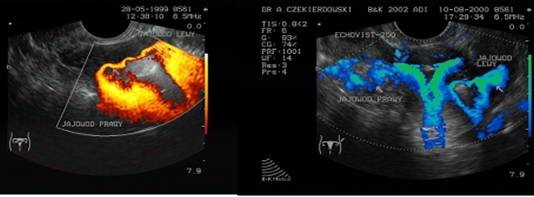
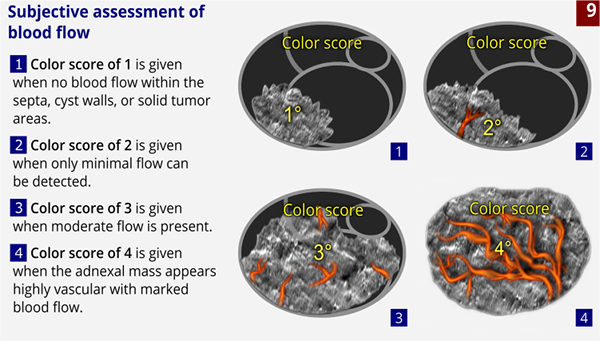
-analizę przepływu krwi przez tętnice spiralne(ocena jakościowa) oraz przez tętnice maciczne przy wykorzystaniu Dopplera pulsacyjnego.Wartość indeksu pulsacji powinna wynosić PI <3,0.
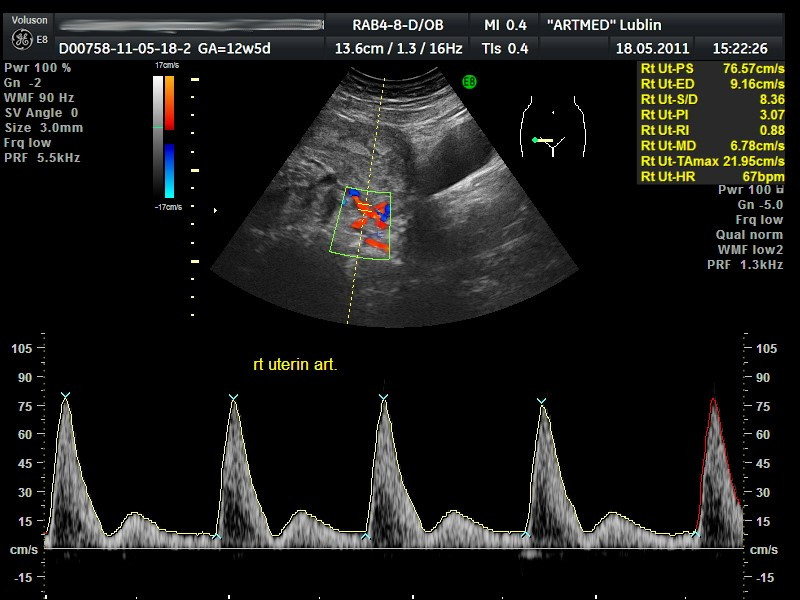
Ocena przepływu krwi w tętnicy macicznej w badaniu dopplerowskim.
Ultrasonograficzne badanie drożności jajowodów
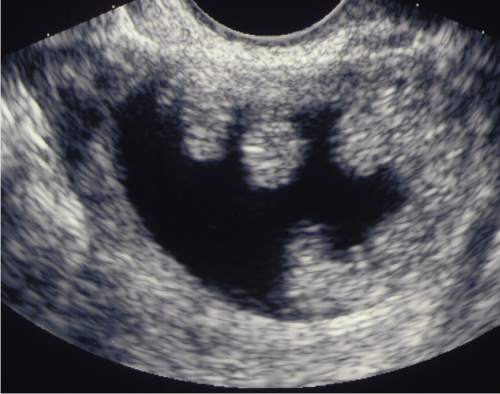
Tradycyjnym sposobem oceny drożności jajowodów jest tzw. hysterosalpingografia („HSG”) wykonywana po podaniu kontrastu do jamy macicy i obrazowaniu przepływu tego kontrastu przy wykorzystaniu aparatu rentgenowskiego. Znacznie mniej inwazyjnym badaniem jest wykonywana w gabinetach ARTMED sonohysterosalpingografia, („HSSG”). Badanie to jest z reguły niebolesne i również umożliwia ocenę jamy macicy i drożności jajowodów. Negatywny wynik badania może być wskazaniem do rozważenia w dalszym etapie diagnostyki przyczyn niepłodności metod bardziej inwazyjnych, takich jak hysteroskopia lub laparoskopia diagnostyczna.
Jak wykonywany jest zabieg HSSG?
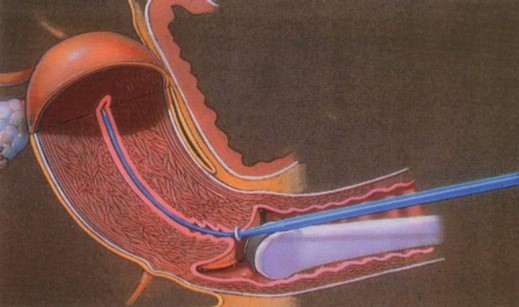
Badanie najlepiej jest wykonać około 10-12go dnia cyklu. Zabieg polega na założeniu do jamy macicy cienkiego cewnika, uszczelnieniu go i następnie na podaniu do jamy macicy sterylnego roztworu płynu kontrastującego. Oceniany jest przepływ płynu przez jamę macicy, a następnie kolejno przez oba jajowody. Stosowane płyny to sól fizjologiczna lub specjalny środek kontrastujący.
Schemat założenia cewnika do jamy macicy i ocena przepływu kontrastu przez oba jajowody
Wskazania do badania HSSG:
• diagnostyka niepłodności: przede wszystkim ocena drożności jajowodów, ale także ocena kształtu i zarysów jamy macicy
• diagnostyka istnienia ewentualnych zmian w jamie macicy: polipów endometrialnych, mięśniaków podśluzówkowych, zrostów wewnątrzmacicznych
Wymagania do wykonania badania:
• najlepiej w pierwszej połowie cyklu, czyli do 14go dnia cyklu
• brak zmian zapalnych w pochwie i/lub w szyjce macicy oraz prawidłowy wynik oceny wydzieliny z pochwy i szyjki macicy w czasie badania we wziernikach
• badania nie należy wykonywać w czasie krwawienia z dróg rodnych oraz w przypadku stwierdzenia lub podejrzenia infekcji narządu rodnego
Znieczulenie
Badanie jest wykonywane powoli i delikatnie tak, że z reguły znieczulenie nie jest potrzebne; dla wyeliminowania możliwego odruchowego skurczu jajowodów w czasie podawania kontrastu i fałszywie negatywnego wyniku testu zazwyczaj na 20-30 min przed zabiegiem podawane są leki rozkurczowe i/lub przeciwbólowe.